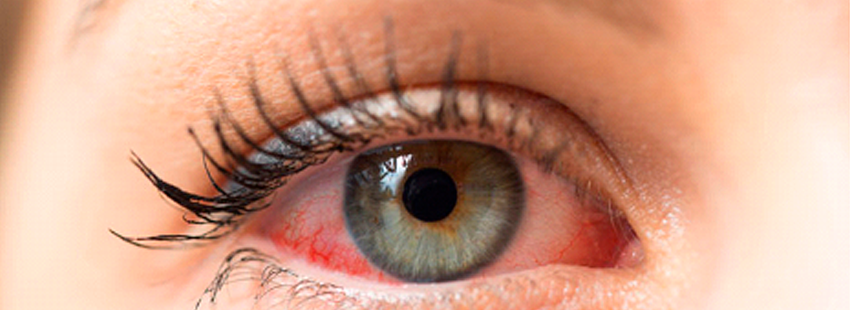
Es una enfermedad multifactoral, compleja y crónica que afecta a la superficie ocular. Sus principales síntomas pueden varias, desde molestias persistentes hasta afectación de la visión de forma secundaria a lesiones en la Córnea y conjuntiva.
Se produce por un déficit de lágrima (escasa producción o una excesiva evaporación) o porque esta es de mala calidad debido a problemas como la disfunción de las glándulas de meibomo (falta de alteración de los lípidos que componen la lágrima o la blefaritis). Además suele ir asociado a diferentes grados de inflamación.
Las causas que lo provocan son muy diversas y pueden darse de forma aislada o confluir varias de ellas.
Entre sus principales factores de riesgo están:
-Factor hormonal
-Edad
-Uso de lentes de contacto
-Consumo de fármacos
-Tratamientos de quimioterapia o radioterapia
-Cirugías oculares previas
-Factores ambientales
-Alimentación
-Enfermedades autoinmunes
La detección del ojo seco mediante controles rutinarios (especialmente si hay factores de riesgo) es importante ya que permite actuar de manera temprana para evitar las consecuencias que la enfermedad puede acarrear. Es fundamental que el paciente adopte una actitud preventiva para controlar el ojo seco:
-Con la higiene palpebral
-Uso de lágrimas artificiales
-Evitar frotarse los ojos
-Realizar descansos visuales
La clasificación de la severidad depende de la exploración oftalmológica y de la sintomatología de cada paciente. El tratamiento varía según la severidad y van desde lágrimas artificiales, antiinflamatorios, tapones de vía lagrimal y tratamientos por vía oral (antibióticos).
Algunos paciente con ojo seco asociado a otras enfermedades autoinmunes pueden llegar a tener cicatrices acornéales y adelgazamiento severo de la córnea. La mayoría de los paciente con ojo seco leve o moderado mejoran con las lágrimas artificiales.